
Doctor's interview
YUSUKE
SHIMAHARA
東京医科大学病院
心臓血管外科 主任教授
誠実に手術を行い、
地域の先生方と共に地域医療に貢献したい
東京医科大学病院心臓血管外科は、緻密な術前診査と術後管理を行い、難易度の高い心臓・血管領域の手術を手がけています。
心臓の手術は「予防」であるため、進行した状態の心臓疾患では手術の効果が軽減してしまうと語る島原佑介主任教授は、循環器疾患を早期発見するためには地域の先生方の役割が大切と考えています。
他科・他職種と連携したチーム医療で、難易度の高い手術に取り組む
島原医師:心臓血管外科では、主に心臓と胸部・腹部の大血管を扱っています。心臓の分野では、弁膜症や冠動脈疾患などの手術を手がけています。大血管の領域では、大動脈の急性大動脈解離や大動脈瘤が中心です。特に当科では、難病である慢性血栓塞栓性肺高血圧症(CTEPH:chronic thromboembolic pulmonary hypertension)を専門的に診ています。循環器疾患は緊急手術が多く、東京都のCCUネットワークや大動脈スーパーネットワークを通して24時間の体制でCCUに受け入れています。症例は多くありませんが、壊死した足の再生医療の治療にも取り組んでいます。
私は2020年から当院に赴任して2023年に主任教授を拝命しました。国立循環器病研究センターで16年間、当病院で3年間研鑽した経験を活かし、心臓大血管手術を専門として行っています。循環器内科と強力なタッグを組み、他科や他職種と連携してチーム医療を実践し、高齢や併存疾患を多く有する患者さんに対する手術や、低侵襲手術のニーズにも応じています。

緻密な治療計画に基づく高度な心臓血管手術を行う
島原医師:手術を受けた患者さんによい状態で退院していただくためには、緻密な治療計画が必要です。術前に心臓CT検査などの画像解析を行い、患者さんに合わせた手術プランを立てています。この手術プランに沿った精密な手術をするには、高度な技術が必要となるため、日々のトレーニングも必須です。手術に伴う合併症は術後に起きることが多いので、術後管理にも力を入れています。
心臓手術には高度な循環呼吸管理、人工心肺装置の管理など、かなり複雑な手技、管理を要するため専門的な技術が必要となり、麻酔科、看護師、人工心肺技師とのチームワークが大切です。術後管理には集中治療部や循環器内科、リハビリテーションセンター、栄養管理科、技師、薬剤師との連携も必要です。よりよい治療のため他の外科や腎臓内科、放射線科などにもお世話になっています。特に循環器内科との連携は強い絆で治療に当たっており、術前術後は必ず一緒に診察し、信頼に応えられる手術を心がけています。
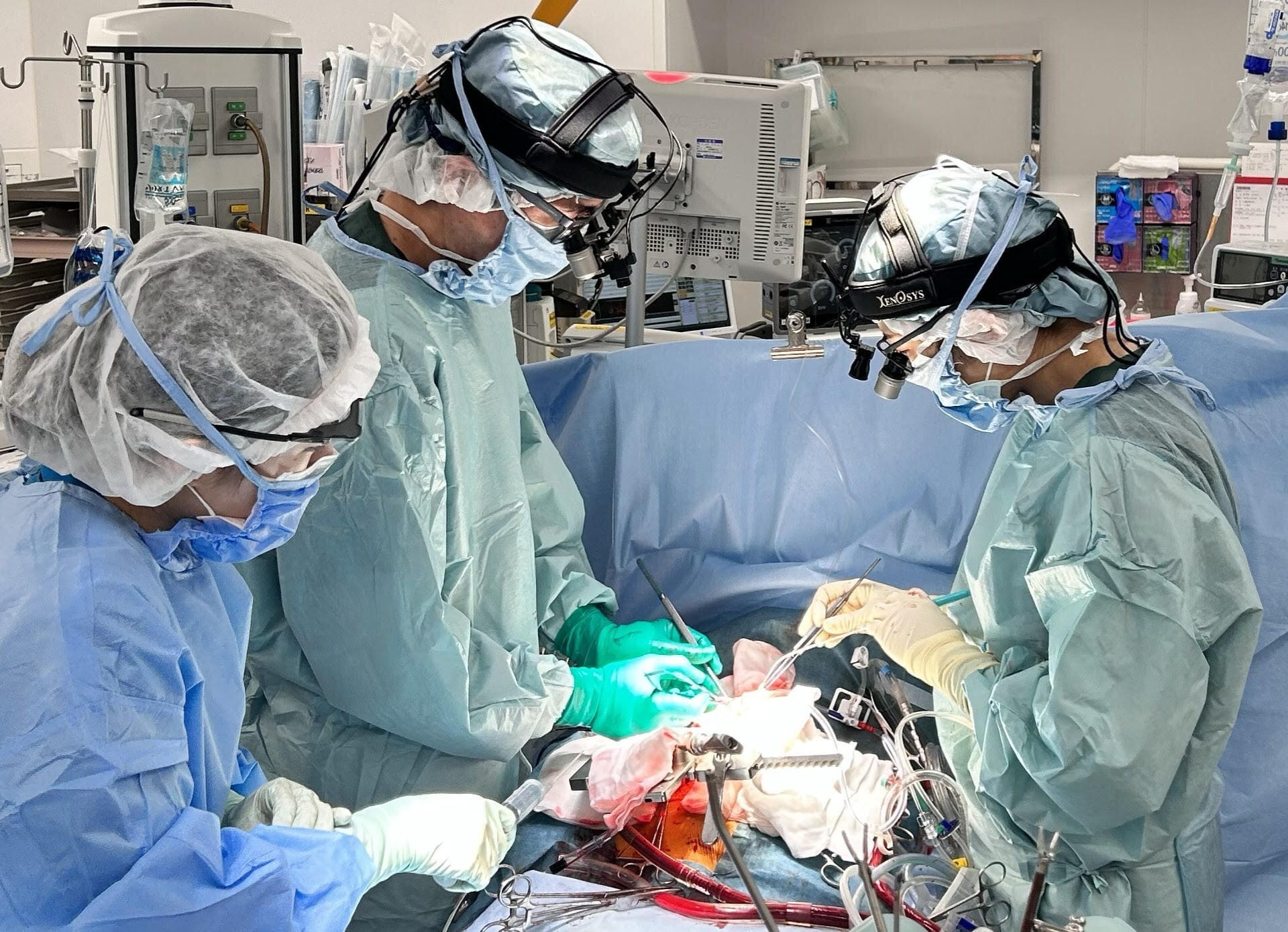
当科では、オフポンプ冠動脈バイパス手術(Off-pump CABG)や完全内視鏡下右小開胸心臓手術(endoscopic MICS)、慢性血栓塞栓性肺高血圧症(CTEPH)に対する肺動脈内膜摘除術(PEA)、再手術や透析などの合併症があるハイリスク心臓手術などを専門としています。
オフポンプ冠動脈バイパス手術(Off-pump CABG)では、狭心症や心筋梗塞で冠動脈の流れが悪くなった部分に、内胸動脈や橈骨動脈から取った動脈グラフトを使ってバイパスを作る手術を行っています。オフポンプ法は、心臓を止めて人工心肺装置(ポンプ)を使うオンポンプ法に比べて低侵襲のメリットがあります。脳梗塞や腎障害、出血傾向が起きにくく、高齢者や合併症のあるハイリスク症例で有利です。心臓が動いている状態で1〜2ミリの細い血管をなるべく詰まらないように縫合するには、高度な技術が求められます。
完全内視鏡下右小開胸心臓手術(endoscopic MICS)は、弁膜症の他、心房細動に対するMaze(メイズ)手術や左心耳閉鎖術、心房中隔欠損、心臓腫瘍に対して行います。高解像度の4K3Dの内視鏡で映されるモニターを見ながら、右胸とそけい部に約4cmの小切開を行い、心臓の弁や壁を修復、あるいは置換します。傷が小さいのが長所ですが、難易度が高いことと、その特殊性からすべての方には適していません。たとえば、肺の状態が悪い場合は従来の胸骨正中切開の方がいいでしょう。どの方にも安全な治療をするため、術前に心臓CT検査などで慎重に診査して、チームで術式を決定しています。
慢性血栓塞栓性肺高血圧症(CTEPH)に対する肺動脈内膜摘除術(PEA)は、特に私たちが専門として手がけている手術です。超低体温循環停止法で全身を18℃まで冷やして、全身の血流を停止させた状態で肺動脈の内膜と血栓を取り出します。手技として難しく、また全身の血流を15分止めて10分流す処置を繰り返すため、習熟したチーム力が必要です。当院は、カテーテル治療と薬物療法を組み合わせた治療も積極的に取り入れ、外科処置とカテーテル治療をシームレスに行っています。CTEPHは稀な疾患で、血栓ができやすい性質を持っている方や長く座って作業を行う方 (トラックの運転手など)にみられる疾患です。原因不明のまま見逃されているケースが多く、造影CTや肺血流シンチで肺動脈の血栓による閉塞を見つけて診断します。
軽度の運動時の息切れであっても、循環器疾患の可能性がある
島原医師:循環器疾患は早期の診断が難しいケースがよくあります。歩行時や坂道・階段の昇降時などに息切れや胸部不快感があり、基礎疾患に糖尿病や高血圧がある場合は、循環器の疾患を疑ってください。こういった症状がある方が高脂血症でタバコを吸っていたら、冠動脈か心臓弁に異常がある可能性があります。間違われやすいのが喘息との鑑別です。1カ月以上前から不明熱があり、風邪薬を処方していたけれど改善しない症例が、感染性心内膜炎や心不全であるケースがあります。ぜひ循環器内科に送ってください。まずは循環器の精査をして疾患が見つからなければ、呼吸器や他の疾患の精査をします。早期の状態で発見し、心臓の機能低下が進む前に手術した方が、よい治療成績を得られます。

心臓手術後の経過をみる中で心臓病の再発や新たな疾患を知る大事な所見は、負荷がかかった際の息切れです。休んでいたら大丈夫でも、歩いたり階段を上がったりすると息切れがある、あるいは胸が苦しい場合、心不全か狭心症の可能性があります。安静にしていてたまに胸がズキっと痛む症状は、神経痛や胸骨肋骨の痛みが原因で心配のいらないケースが多いでしょう。心臓に問題がある場合は再現性を持って症状が出現するので、そうではなく、痛みが治り何日も症状がないなら様子をみていいと思います。おかしいと思った場合、まずは当院の循環器内科を受診してください。
心臓の治療は「予防」であり、適切な薬物治療と早めの手術が大切
島原医師:循環器疾患は症状がない、あるいは気づかないケースも多く、病気があっても分かっていない方がいます。心臓の手術は、薬物治療やカテーテル手術と同様に「予防」といってもいいでしょう。完全に心臓の状態が正常になるわけではなく、心臓の筋肉の動きが今より悪くならないように先手を打って治療する発想です。必要な際は、なるべく早めに手術することが大切です。
狭心症や心筋梗塞、また心不全の疾患で緊急入院した患者さんは当日から1、2週間以内に手術が必要な方が多いです。状態によっては手術を待てるケースもありますが、不安定狭心症や心筋梗塞の方や感染性心内膜炎の場合は緊急性が高くなります。感染性心内膜炎で時間がたつと、細菌が増えて脳梗塞が起きたり心臓やその他の臓器が破壊されたりするリスクがあります。心臓血管外科の患者さんは、救急車で来て入院中になるべく早く手術が必要なケースが多いのです。
心臓手術後4週間くらいは合併症が出やすく、手術の後2週間で退院して、2週間後に不整脈や感染、心臓周囲や肺周囲の液体貯留がなく、傷の治癒が順調で体調もよいか外来で確認します。問題がなければ車の運転や職場復帰が可能でしょう。完全に安定した状態に回復するまでは3カ月ほどかかることもあるので、それまでは外来で経過をみて、その後にかかりつけの先生に戻っていただくケースが多いです。その後、状態が安定している場合は年に1回、心エコーなどのフォローアップのため受診していただきます。
心臓疾患の治療で大切なのは、薬物療法です。近年、心臓の動きを保って長持ちさせる薬がどんどん登場しています。心不全の治療ではβ遮断薬、アルドステロンブロッカー、ARNI、SGLT2阻害薬を「ファンタスティック・フォー(4)」と呼び、早期の適切な使用で生命予後が伸び、入院を減らすと知られてきました。その他にも薬物治療は進化しており、新しい薬のおかげで手術自体が減っていることは外科医としてはやや複雑ですが、手術後の内科治療をしっかりやることで手術治療の効果が上がります。手術後の経過を循環器専門の先生が診て、的確な治療をしていただけるとありがたいです。
よくあることかもしれませんが、私たちが術後急性期に出した薬を同じ内容で何年も服用しているケースをみかけます。手術後の治療の効果を上げるには新しい治療をアップデートして、患者さんの状態に合わせた適切な薬物治療をする必要があります。循環器の専門でないため心配な先生や、新しい薬物治療にご興味のある先生は、ぜひ私たちにお尋ねください。当科は循環器内科と風通しがよく、連携がとれているので様々なアドバイスや要望に応えられます。私たちは心臓大血管が専門で循環器内科の先生とカンファレンスを常に行っており、期待に応えられる治療成績を出せているのも連携がうまくいっている理由です。
地域の先生と連携して、地域医療に貢献したい
島原医師:当科は地域医療に貢献するため、地域の先生方との連携を大切にしています。心臓血管の手術は急を要する場合が多く、私に直通でつながるダイレクトコールも用意しています。私は前赴任先のハイボリュームセンターでの修行中も極めて長く病院にいるタイプで、現在でも同じような生活を続けています。時代に逆行するかもしれませんが(笑)、何かあったらいつでも連絡して欲しいとスタッフにも言っています。地域の先生方にも、心筋梗塞など緊急の患者さんでお困りのときにダイレクトコールを使っていただければと考えています。現在、地域の先生方にわざわざ詳細な紹介状を書いてから紹介するというお手間を省き、まずは簡単な電話一本で予約ができる方法を考えております。現在のところはダイレクトコールにお電話下さい。
地域の先生が、循環器疾患が怪しいと思った患者さんに対して、時期を逃すことなく早期発見したいと思っています。
地域の先生方との研究会も開いてきました。慢性血栓塞栓性肺高血圧症(CTEPH)の啓蒙活動のほか、冠動脈疾患、バイパス術の勉強会もしています。もし、先生方でこういう勉強会を開いてほしいというご要望があれば、ぜひおっしゃってください。地域の先生方と一緒に、地域医療に貢献したいと考えています。
東京医科大学病院
東京医科大学病院は新宿副都心に位置する「特定機能病院」であり、都区西部「地域がん診療連携拠点病院」に指定されています。
-
所在地
東京都新宿区西新宿6-7-1
-
病床数
904床(一般病床 885床、精神 19床)
-
URL
https://hospinfo.tokyo-med.ac.jp/


